Kiefergelenk - CMD
Kiefergelenk - CMD und die Funktion
Funktionsstörungen können durch muskelbezogene (myogene) oder gelenkbezogene (arthrogene) Ursachen ausgelöst werden. Ebenso können sie durch Störungen beim Zusammenbeißen (Okklusionsstörungen) hervorgerufen werden. Dies führt zu Schmerzen oder Abrasionen an den Zähnen. Ebeneso können Knochenabbau am Alveolarknochen, Kiefergelenksbeschwerden, Ohrenschmerzen, und Schmerzen in der Kau-, Nacken- und Schultermuskulatur Folgen davon sein. Ferner sind 30% aller Spannungskopschmerzen durch eine CMD bedingt. Beim chronischen Tinnitus ist bei 25% aller Betroffenen ebenfalls eine Mitbeteiligung durch CMD vorhanden. Ebenso bei Ohrenschmerzen und Funktionsstörungen der Halswirbelsäule. Wir wissen heute, dass die CMD einen Beckenschiefstand, eine Skoliose der Wirbelsäule und Blockaden der Wirbel, besonders C1 und C2 auslösen kann. Umgekehrt können orthopädisch bedingte Erkrankungen, ebenso wie die Kopf- und Körperhaltung, die Stellung des Unterkiefers und damit die Okklusion verändern. Für eine kausale Therapie ist es deshalb wichtig, dass wir mit der klinischen Funktionsdiagnostik eine Diagnose stellen und mit einem Orthopäden, einem HNO- Arzt, einem auf CMD spezialisierten Physiotherapeuten sowie einem Therapeuten für Ostheopathie und craniosakraler Therapie zusammenarbeiten. Als weiter Faktor können Stressbelastungen Funktionsstörungen auslösen oder verstärken.
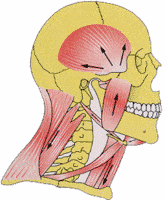
Die craniomandibuläre Dysfunktion – CMD (Synonyme: Myoarthopathie des stomatognathen Systems; Costen-Syndrom) ist eine Erkrankung, die sich aus einem Symptomenkomplex zusammensetzt, der als deutliches Zivilisationsproblem angesehen werden kann. Es gibt in der traditionellen Medizin keine Überlieferungen, die diesen Symptomkomplex in seiner Zusammensetzung beschreiben oder therapeutisch adäquat beherrschen. Sicher gibt es eine Reihe von überlieferten Verfahren, die jeweils die einzelnen Symptome entsprechend symptomatisch verbessern könne, ohne jedoch ursächlich einzugreifen. Vielleicht erklärt sich daraus die therapeutische Ohnmacht, mit der vielerorts der CMD begegnet wird.
… Erstbeschreibung bereits in den 30er Jahren
Die Beschreibung des Erkrankungsbildes geht auf den HNO-Arzt Costen zurück und stammt aus den 30er Jahren des 20. Jahrhunderts.
… kann unterschiedliche Strukturen betreffen…
Von einer craniomandibulären Dysfunktion können unterschiedliche Strukturen im zahnärztlichen Bereich betroffen sein.
- arthrogene Formen: hierzu gehören z.B. die Verlagerung des Discus articularis oder die Arthosis deformans der Kiefergelenke sowie Veränderungen in deren Kapselstrukturen (verschiedene Formen der Kapsulitis, Kompressions- oder Distraktionsgelenke) Als Symptome treten häufig Reiben und/oder Knacken in den Kiefergelenken, Kieferklemme, Kiefergelenk-schmerzen, aber auch Ohrenschmerzen und Tinnitus auf.
- myogene Formen: In dieser Gruppe finden sich schmerzhafte Verspannungen im Bereich der Kau- und Kauhilfsmuskulatur auch mit Mundöffnungseinschränkungen die teilweise getriggerte Schmerzen in anderen Regionen des Körpers oder massiven Spannungskopfschmerz auslösen können. Eine psychogene Komponente in dieser Gruppe ist nicht selten.
- okklusogene Formen: Es finden sich durch Vorkontakte verursachte Bisslageabweichungen, Zwangsbisslagen oder atypische Parodontopathien. Diese können ihre Ursache in der fehlerhaften Anfertigung von Zahnersatz oder Füllungen, in einer nicht kiefergelenkorientierten kieferorthopädischen Behandlung oder in wachstumsbedingten Dysbalancen haben. Auch durch Unfälle hervorgerufene Abweichungen in der Körperstatik (Beckenschiefstand, HWS-Blockierungen) können sekundär zur Entstehung von Vorkontakten an einzelnen Zähnen oder Zahngruppen führen. Schlifffacetten, multiple kariesfreie Zahnhalsdefekte oder einzelne Gingivarezessionen im sonst parodontal unauffälligem Gebiss werden oft beobachtet.
- Mischformen: Arthrogene, myogene und okklusogene Formen der CMD bedingen sich oft gegenseitig
Ziel einer Therapie ist immer die zentrische Position der Kiefergelenke…
Die Therapie des stomatognathen Teils einer CMD führt nahezu immer über eine Schienentherapie zur Einstellung der neuromuskulären Zentrallage der Mandibula.
Ist diese Position erreicht wird der Kieferorthopäde den orthodontischen Ausgleich der Bisslageabweichung herbeiführen. Imponieren viele erneuerungsbedürftige Kronen oder große Füllungen, wird der Ausgleich zahnärztlich-prothetisch durchgeführt. Eine Kombination beider Vorgehensweisen ist dann notwendig, wenn die Abweichungen sehr groß sind, da in diesem Fall weder der Kieferorthopäde noch der Prothetiker allein in der Lage ist, den dentalen Ausgleich zu gewährleisten. In extremen dysgnathen Fällen ist ein kieferchirurgischer Eingriff in Form einer Dysgnathieoperation notwendig, um vor der orhtodontischen und / oder zahnärztlich-prothetischen Rehabilitation eine Voreinstellung der Kieferbasen durchzuführen.

Die diagnostischen Einzelschritte wurden bereits im Bereich Diagnostik ausführlich abgehandelt. Hinzukommend ist jedoch bei der CMD, dass eine ausführliche Erstanamnese durchgeführt wird, denn nicht selten haben derartige Patienten eine lange Leidensgeschichte. Geachtet wird natürlich auf Ereignisse aus der Vergangenheit wie Unfallgeschehnisse oder maßgebliche zahnärztliche Behandlungen. In dieser Sitzung wird dem Patienten auf einfache Art und Weise die Funktionsprinzipien dieser Erkrankung erklärt. Denn je mehr der Patient über diese Erkrankung weiß, desto einfacher läßt sie sich behandeln. Zumindest werden Ängste genommen. Des weiteren wird die psychoemotionale Komponente geklärt und falls notwendig dem Patienten Tipps und Tricks zur Bewältigung mit auf den Weg gegeben.
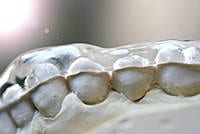
Die Aufbissschiene ist das wichtigste reversible Hilfsmittel, um die Kaumuskulatur zu entspannen und den Unterkiefer in die zentrische Kondylenposition zu führen. Das klingt sehr einfach, ist es aber nicht. Ich habe schon viele Schienen gesehen, es war aber selten eine dabei, die genau diesen Anforderungen genügte. Fast alle wurden eingesetzt, nicht nachjustiert und dann monatelang ohne jegliche Kontrolle getragen.
Schienen müssen bis zur zentrischen Stabilisierung regelmäßig kontrolliert und ggf. nachjustiert werden!
Schienen müssen regelmäßig nachjustiert werden, bis eine zentrisch stabile Position oder eine therapeutische Zentrik erreicht wurde, sonst bringt die Behandlung gar nichts, oder, noch viel schlimmer, es verschlechtert sich.
Wir fertigen Schienen meist im Oberkiefer…
Wir fertigen fast immer Schienen im Oberkiefer, Ausnahmen hierzu stellen lediglich Freiendsituationen im Unterkiefer sowie eine kieferorthopädische Klasse II/2 also die nach hinten gerichteten Oberkiefer-frontzähne kombiniert mit einer starken Deckbisssituation.
Die Vorteile einer Oberkieferschiene sind:
- Sie ist wesentlich stabiler und wir können eine flachere Front-Eckzahnführung um den Stress aus dem craniomandibulären System herauszunehmen
- Wenn durch Vorkontakte Zähne gelockert oder beweglich sind, ist dies meistens im Oberkiefer. Durch eine Oberkieferschiene festigen sich derartige Zähne meist sehr schnell
Die Nachteile einer Unterkieferschiene sind:
- Sie ist meist nicht so stabil
- Die Fronteckzahnführung ist steiler
- Die Fronteckzahnführung ist schwieriger einzustellen und dadurch bedingt kann es zu Lockerung der Oberkieferfrontzähne kommen
- Bei den Seitwärtsbewegungen kann der untere Eckzahn mit der Schiene über den Oberkiefereckzahn springen und sich verhaken
Einschleifen – der wohl wichtigste Schritt….
Die Schiene wird direkt am Patienten eingeschliffen. Schon nach einer kurzen Tragezeit von ca 4 – 7 Tagen sollte die Schiene nachjustiert werden. Dies gilt im Speziellen wenn paralell zur Schiene noch physiotherapeutische Maßnahmen laufen – was immer dann notwendig ist, wenn an der gesamten Körperstatik z.B. Beckenschiefstand, Beillängendifferenzen, rezidivierenden Wirbelblockaden etc. Veränderungen durchgeführt werden.
Sonderfälle…
Manchmal müssen aufgrund spezieller Erkrankungen Sonderschienen gemacht werden. Hierzu zählt z.B. die Distraktionsschiene, die vorallem bei stark komprimierten Gelenken von Nöten ist. Derartige Schienen müssen dann aber auch ohne wenn und aber 24 Stunden getragen werden.
Weitere Sondermaßnahmen stellen Physiotherapie dar. Dieses von uns häufig eingesetzte Zusatztherapie erzielt in Kombination zur Schiene erstaunliche Ergebnisse.
Medikamente werden nur in Ausnahmefällen bei starken Beschwerden oder extrem starken Verspannungen gegeben, meist reicht die Funktion der Schiene aus um eine schnelle Linderung zu geben.
Die Schiene passt….
Je nach Ausgangssituation wird sich mehr oder weniger schnell eine stabile Zentrik einstellen. Bei entsprechenden Grunderkrankungen wir eine therapeutische Zentrik eingestellt die die Kriterien Schmerz- und Bewegungsfreiheit erfüllt. Danach sollte die Okklusion neu beurteilt und die unterschiedlichen therapeutischen Maßnahmen festgelegt werden.
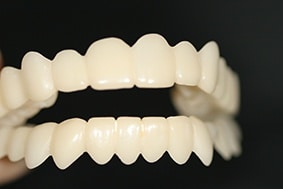
Soll die Schiene nun über einen längeren Zeitraum – auch tagsüber – getragen werden, so ist die herkömmliche Schiene im Gebrauch meist unkomfortabel, da sie deutlich aufträgt und beim Sprechen behindert. Hier kann man auf die Snap-on Schienen zurückgreifen. Sie sind nicht nur individuelle auf die Zahnfarbe angepasst, sondern erfüllen auch hohe ästhetische Ansprüche.
Durch die „Aufteilung“ der eingestellen Bisshöhe auf 2 Schienen, welche im Ober- und Unterkiefer getragen werden, fallen die Schienen deutlich graziler aus. Sie ist flexibel, robust und angenehm zu tragen, und können sogar beim Essen zum Einsatz kommen. Daher eignet sich die Snap-on Schiene hervorragend zur diagnostischen Bisshebung als auch zur besonders ästhetische Knirscherschiene.
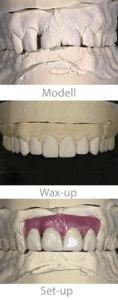
Ist eine stabile zentrische Position erreicht, stehen unterschiedliche Möglichkeiten zur Verfügung. Zuerst wird immer überprüft, ob der Fall durch Einschleifen zu lösen ist. Falls nicht, wird im Falle hoher Restaurationsbedürftigkeit (viele alte insuffiziente Restaurationen) ein sogenanntes Waxup erstellt. Hierbei modelliert ein Zahntechniker die gewünschte endgültige Situation in Wachs, Dabei wird die perfekte Verzahnung mit bestmöglicher Funktion installiert, was als zukünftige Vorlage für den kompletten Fall dient. Voraussetzung hierfür ist, dass es eine prothetische Umsetzung gibt.
Von diesem Modell werden dann alle weiteren Schritte wie Präparationsschablonen, Provisorien etc. abgeleitet. Aus diesem Grund heraus ist eine hohe Präzision unerlässlich und anders, als viele Patienten glauben, auch nicht unnütz.
Stellt sich in der Planung heraus, dass die Dimensionen der Veränderung zu groß sind, oder es sich überwiegend um naturgesunde Zähne handelt, wird ein Setup für eine kieferorthopädische Behandlung gefertigt. Hierbei werden die Orginalzähne in einer Wachsbasis in ihrer Position verändert.
Bei sehr ausgeprägten Dysgnathien wird hin und wieder auch ein chirurgisches Setup notwendig, um dem Chirurgen eine Anleitung für die beste Postion zu geben. Nicht selten müssen diese Techniken kombiniert werden, wenn die eine Disziplin alleine nicht ausreicht.
Und was kommt danach?
Nach der entsprechenden Stabilisierung und Planung ist der Patient so weit eine Entscheidung für weiterführende Behandlungen zu treffen. Im Speziellen stehen folgende Möglichkeiten zur Verfügung.
kieferorthopädsche Maßnahmen…
Sind die Zähne überwiegend naturgesund, so stellt die kieferorthopädische Behandlung das Mittel der Wahl dar. Es gibt zwar viele Patienten die diesen Weg aufgrund eines Mangels an Zeit, schlechter Erfahrung aus Jugendtagen oder den Bedenken aus dem Komfortbereich nicht wählen, dennoch ist es häufig die sinnvollste medizinische Lösung. Über die einzelnen therapeutischen Möglichkeiten werden Sie individuell beraten bzw. finden Hinweise auf der Seite unserer Partner, hier im Speziellen www.kfo-stuttgart.com
prothetische Maßnahmen…
Wenn die überwiegende Anzahl der Zähne bereits Vordefekte aufweisen, kann im Zuge einer Sanierung darüber nachgedacht werden, den neuen Biss auch prothetisch zu installieren. Dies macht vorallem dann Sinn, wenn die CMD durch zahnärztliche Maßnahmen induziert war und die Diskrepanzen auch prothetisch zu behandeln sind. Nicht selten wird die Prothetik auch in Kombination zu chirurgischen und/oder kieferorthopädischen Lösungen herangezogen. Wir bearbeiten dabei die Zähne wo immer möglich mit kleinen adhäsiv verankerten Keramikteilchen, die in Art von Puzzelstücken die Defektstellen sowie die zu schließende Diskrepanz auffüllen.
chirurgische oder kombiniert chirurgisch-kieferorthopädische Maßnahmen…
Bei extremen Abweichen den sogenannten Dysgnathien sind, wenn man eine ursächliche Therapielösung anstrebt auch chirurgische Maßnahmen im Lösungskorridor. Auch hierüber lesen Sie am Besten bei unseren Partnern auf den Seiten. Empfehlenswert hierzu ist die Seite von Dr. Kater/Bad Homburg www.dysgnathie.de
...oder einfach gar nichts tun und weiterhin Schiene tragen…
Das ist sicherlich nicht die beste Lösung, dennoch handelt es sich um keine endgültige Therapievariante. Patienten mit nicht gesicherter Position etc. sind gut beraten zuerst eine Zeit auf der Schiene zu verweilen um sicher zu gehen, daß die neu gefundene Position die richtige darstellt. Dies ist um so entscheidender, wenn die psychoemotionale Komponente überwiegt. Auch aus finanziellen Gründen kann es sein, daß eine Stabilisierungsphase ausgedehnt wird. In der Regel sind es aber die Patienten selbst die eine Veränderung anstreben.
Dennoch werden nicht selten zumindest für die Nacht auch nach prothetischer Sanierung Schienen als „Nightguard“ eingesetzt, denn Sie als Patient haben es ja schon einmal in Ihrem Leben geschafft die Zähne ab zu radieren. Sicher ist sicher!